Период вынашивания ребёнка – волнительный период для любой женщины. От будущей матери потребуются внимательное отношение к собственному здоровью, следование рекомендациям лечащего врача. Ожидание малыша – время, наполненное не только радостью, но противоречивыми эмоциями и тревогами. Знания о симптомах беременности, изменениях, с которыми чаще всего сталкиваются женщины, позволят провести 9 месяцев ожидания с уверенностью и спокойствием.
Как наступает беременность
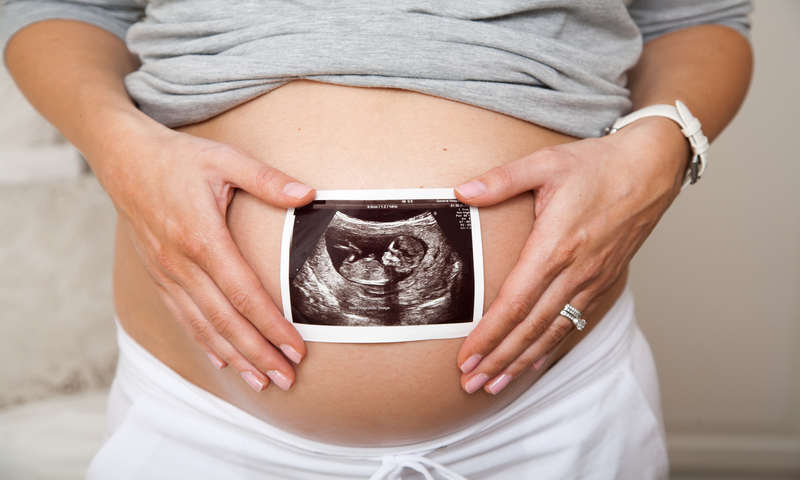
Беременность у женщины может наступить только в определенные дни менструального цикла, который начинается с кровотечения (менструации). Длительность цикла, которая может варьироваться от 24 до 36 дней – индивидуальная особенность. У одних он – короткий, у других – более продолжительный. В редких случаях менструальный может быть нерегулярным, что означает, что каждый месяц его продолжительность будет изменяться.
Зачатие будущего ребенка происходит в результате соединения мужской половой клетки (сперматозоида) и женской (яйцеклетки). При планировании беременности важно помнить о том, что подобное явление возможно только в определенные дни цикла. За две недели до очередной менструация созревшая яйцеклетка покидает пределы яичника, где происходило ее созревание и двигаясь по фаллопиевым трубам начинает свое движение в полость матки. Процесс получил название овуляции. Считается, что шансы забеременеть максимальны, если половой акт между мужчиной и женщиной произошел за 4 дня до выхода яйцеклетки и за 2 дня после.
Встреча сперматозоида и яйцеклетки происходит в маточной трубе. В результате слияния образовывается зигота, которая содержит набор из 46 хромосом, полученных от отца и матери. Пол будущего ребенка зависит от хромосомного набора, полученного от отца. Женская клетка несет в себе набор хромосом ХХ, в то время как сперматозоид – ХУ. Если зигота получила от отца Х-хромосому – родится девочка, если У – мальчик.
Клетки зиготы начинают активно делиться, в результате чего формируется бластоциста. На седьмые сутки она прикрепляется к стенке матки и остается в ее полости для дальнейшего развития. Первые недели беременности у плода начинают закладываться все жизненно важные системы органов, формируется плацента. Именно с ее помощью ребёнок будет получать все необходимые питательные вещества от матери и выводить продукты обмена.
Развитие малыша в утробе в первые недели беременности акушерами принято подразделять на периоды:
- Преимплантационный. Длится с момента встречи мужской и женской половых клеток до внедрения эмбриона в стенку матки.
- Постимплантационный. Эмбрион закончил свое движение по фаллопиевой трубе, оказался в полости матки и надёжно закрепился в ней для дальнейшего развития.
Гинекологами первые 2 месяца развития плода названы эмбриональным периодом, а с 11 недели до родов – фетальным. Эмбриональный период характеризуется организацией первичных структур будущего ребенка (морфогенезом), формированием зачатков органов (орагенезом) и дифференцировкой клеток. Во время фетального периода органы новорожденного продолжают свое развитие в рамках уже сформированных систем.
Наступившая беременность может быть физиологической или патологической. Физиологическая длится от 38 до 40 недель, завершается родами, не сопровождается различного рода осложнениями.
Какая беременность считается патологической? Патологическая беременность может возникать по ряду причин:
- заболевания внутренних органов;
- инфекции соматического, инфекционного характеров;
- злоупотребление табаком, алкоголем;
- использования некоторых лекарственных препаратов;
- генетические отклонения;
- негативное влияние внешних факторов окружающей среды.
Если у женщины, вынашивающей ребенка отмечаются какие-либо отклонения, тревожные симптомы. она должна уведомить об этом врача-гинеколога, которые назначит диагностические мероприятия для выявления нарушений в работе организма и назначит соответствующее лечение.
Признаки и симптомы беременности
Женщина может заподозрить беременность еще на ранних сроках развития плода. Сделать это можно основываясь на ряде характерных симптомов беременности, среди которых самыми распространёнными являются:
- Имплантационное западение. Выявляется с помощью графика базальной температуры, измеренной ректальным способом. Увидеть динамику изменения показателя можно только при выполнении регулярных измерений в течение трех месяцев. Полученные графики позволяют точно определить в какой из дней цикла наступает овуляция. Перед выходом яйцеклетки из яичника базальная температура незначительно падает (на 0.2-0.4 градуса). Затем наблюдается резкое увеличение показателей до 37 градусов и выше. Если температура не снизилась перед предполагаемой даты начало менструации – это может свидетельствовать об успешном оплодотворении. Это связано с активной выработкой в организме женщины гормона прогестерона, который играет важную роль для сохранения ранней беременности.
- Незначительное кровотечение, обусловленной имплантацией эмбриона в стенки матки. Признак наблюдается не у всех женщин. Но если было замечено незначительное кровотечение – это косвенно может указывать на зарождение новой жизни. Имплантация бластоцисты в слизистую матки может разрушать мелкие кровеносные сосуды, расположенные на участке внедрения. Это и становится причиной появления капель крови на нижнем белье. Отсутствие крови не относится к патологиям.
- Тянущие боли в нижней части брюшной полости. При закреплении эмбриона в матке изменяется кровоснабжение в тазу женщины. Приток крови к органам увеличивается, чтобы обеспечить растущий организм необходимыми питательными веществами. По этой причине многие женщины в первые недели после зачатия отмечают ощущение наполненности в нижней части живота. В этот период не исключено проявление геморроя, признаков варикозного расширения вен.
- Нестабильное эмоциональное состояние. Предменструальный синдром, при котором наблюдается раздражительно, плаксивость и нервозность – частое явление, сопутствующее наступлению месячных. В первые недели развития эмбриона идет активная выработка прогестерона, который напрямую влияет на стабильность психического состояния будущей матери. Заподозрить беременность в этом случае могу только те, кто ранее не страдал от проявлений этого синдрома.
- Недомогание. В первые недели беременности будущая мама может наблюдать у себя характерные признаки простудного заболевания. Ее могут мучить головные боли, слабость, головокружение, быстрая утомляемость. Все эти признаки также обусловлены перестройкой гормонального фона. Природой было задумано так, что для успешного «взаимодействия» организма ребенка с организмом матери функция иммунитета женщины снижается. Это позволит избежать отторжения плодного яйца, которое иммунная система может идентифицировать как чужеродный объект.
- Болезненность молочных желез. Еще один характерный признак не только беременности, но и предменструального синдрома. Любое прикосновение к груди отзывается болью, отмечается ее набухание и припухлость.
- Пониженное артериальное давление. Может зафиксироваться уже в первые дни после зачатия. Прогестерон влияет на снижение тонуса гладкой мускулатуры, в том числе, стенок сосудов. Это приводит к их расслаблению и увеличению их диаметра, что становится причиной низкого давления.
- Частые позывы к мочеиспусканию. Усиленный приток крови к органам малого таза обуславливает повышение почечной фильтрации. Это, в свою очередь, ведет к активной выработке мочи. Наполненность мочевого пузыря вынуждает женщину чаще обычного посещать туалет.
- Ранний токсикоз. Непереносимость запахов, чувство тошноты, нетипичное восприятие вкуса могут косвенно указывать на совершившееся зачатие. Ранний токсикоз проявляется не у каждой беременной женщины.
- Отсутствие менструации. Один из самых достоверных признаков наступившей беременности.
Кроме перечисленных выше признаков, на беременность могут указывать появление кожных высыпаний на лице, потемнение ореолов сосков, отечность, усиление или ослабление сексуального влечения. Многие женщины отмечали, что выделения при беременности становились более обильными.
Диагностика беременности
Диагностировать наступление беременности можно после посещения врача-гинеколога, который в ходе приема установит факт произошедшего зачатия, определит на какой неделе беременности находится пациентка. В процессе гинекологического осмотра пациентки врач выявляет следующие характерные признаки «интересного положения»:
- изменение цвета слизистой наружных половых органов;
- мягкость шейки матки, цвет которой приобретает синюшный оттенок;
- увеличение размеров детородного органа, который определяется в процессе пальпирования.
Чтобы точно определить какой у женщины срок беременности, гинеколог назначит ультразвуковое обследование, анализ крови на ХГЧ. Самым простым методом в настоящее время считается использование специальных тест-полосок (тестов на беременность).
Тест на беременность
Тест на беременность – альтернатива лабораторным методам диагностики, позволяющих определить уровень гормона ХГЧ в крови, указывающего на наличие беременности еще до задержки менструации. Только в случае теста в качестве биологического материала используется моча. Процедура может проводится в домашних условиях, но не ранее, чем через 5 недель после незащищенного полового акта.
Рекомендации для проведения корректного тестирования:
- для исследования используется только утренняя моча (концентрация ХГМ в ней будет максимальной);
- ограничить перед тестом употребление большого количества жидкости;
- изучить инструкция от производителя;
- не использовать просроченные тесты.
Тест может не показать заветные две полоски, даже при наступившей беременности по ряж причин:
- с предполагаемого зачатия прошло менее трех недель;
- сниженный уровень ХГЧ в крови (угроза выкидыша);
- чрезмерное употребление жидкости, что снижает концентрацию гормона в моче;
- патологии органов мочевыводящей системы;
- артериальная гипертензия.
В случае отрицательного результат, стоит пройти повторное тестирование через несколько дней.
Ультразвуковая диагностика
Исследование, выполненное со помощью аппарата УЗИ позволяет точно определить – есть плодное яйцо в полости матки или нет. В процессе осмотра врач установит:
- присутствие эмбриона в матке;
- размеры плодного яйца;
- наличие сердцебиения;
- место локализация зародыша.
Ультразвуковое исследование может не подтвердить беременность, если эмбрион еще не достиг тех размеров, которые позволили бы обнаружить его. В таком случае потребуется повторная процедура осмотра.
Лабораторные исследования
Самый достоверный способ установить факт зачатия – сдать анализ крови или мочи в специализированной лаборатории. Если даже эмбрион еще нельзя увидеть с помощью УЗИ-аппарата, а характерные признаки (токсикоз, недомогание и пр.) не проявили себя – анализ крови позволит точно установить – беременна женщина или нет. В ходе исследования анализируется сыворотка крови или моча. Содержание гормона ХГЧ в высокой концентрации – гарантия того, что беременность наступила. Анализ позволяет узнать об «интересном положении» уже на 14-20 день после полового акта.
Первая беременность
Первая беременность в жизни каждой женщине – волнительное и важное событие. Для тех, кто готовится к рождению ребенка важно знать о том, как в норме должен протекать процесс формирования ребенка, сколько он будет длиться и с какими возможными осложнениями можно столкнуться.
Нормальная беременность длится, в среднем, около 40-42 недель. Она может закончиться естественным родоразрешением или операцией – кесаревом сечении, при наличии показателей к оперативному вмешательству.
Первая беременность потребует от женщины внимательного отношения к собственном здоровья. Обязательным условием является регулярное посещение врача-гинеколога в женской консультации, который будет следить за течением беременности, соблюдения вех рекомендаций. Самое главное для тех, кто в первый раз готовиться к рождению малыша – сообщать о любых недомоганиях, чтобы избежать развития патологических процессов и осложнений, которые могли бы нанести вред здоровья матери и ребенку.
Сроки беременности
В течение каждой недели беременности происходят изменения не только в женском организме. Плод также активно развивается, и каждый новый день приближает его к дате рождения. В медицине различают эмбриональный и акушерский сроки беременности. Первый берет свое начало с момента зачатия. Второй – с даты последней менструации. Стоит уделить особое внимание трансформациям, которые происходят с будущей мамой и ее, еще не рожденным, малышом:
- 1-2 недели (на этот период приходится сама менструация, созревание женской половой клетки);
- 3 неделя (происходит зачатие; на генетическом уровне закладывается цвет глаз будущего ребенка, другие наследственные черты; оплодотворенная яйцеклетка движется по фаллопиевой трубе, при этом постоянно делясь);
- 4 неделя (бластоциста достигает размеров макового зерна; она закрепляется на внутренней поверхности матки);
- 5 неделя (размер эмбриона – 2 мм; образовываются три слоя, которые в будущем станут органами; закладывается нервная трубка);
- 6 неделя (усиливается токсикоз; у эмбриона можно различить зачатки конечностей);
- 7 неделя (будущий малыш вырос до размеров ягоды черной смородины; у него активно развивается головной мозг; на лице появляется нос; формируются ушные раковины;
- 8 неделя (срок, когда проводят первое узи-исследование для подтверждения беременности; ребёнок уже активно двигается в утробе; идет формирование хрящевой ткани; развивается нервная и гормональная системы);
- 9 неделя (начинается развитие половой системы);
- 10 неделя (матка значительно увеличивается в размерах; с этой недели ребёнок уже может называться плодом; между его пальцами исчезают перепонки; твердеет костная ткань);
- 11 неделя (на этом сроке выполняется первый скрининг для определения соответствия степени развития плода сроку беременности, выявления имеющихся патологий и нарушений);
- 12 неделя (плод достиг размеров мандарина; могут проявиться первые признаками половой принадлежности; на руках появляются ногти);
- 13 неделя (начало второго триместра; у ребенка появляются зачатки будущих зубов; растет волосяной покров);
- 14 неделя (в организме малыша начинается выработка гормонов; появляются рефлекторные сосательные движения; заканчивает свое формирование верхнее небо);
- 15 неделя (на этом этапе определяется группа крови за счет образования специальных белков);
- 16 неделя (продолжается активный рост малыша; у девочек формируется жизненный запас яйцеклеток);
- 17 неделя (жировая подкожная клетчатка проявляет себя; развиваются все системы органов);
- 18 неделя (ребёнок уже способен различать звуки и активно двигаться в утробе);
- 19 неделя (тело будущего ребенка покрывается смазкой, которая способствует сохранению тепла; под молочными идет закладка коренных зубов);
- 20 неделя (наступает срок второго скрининга; малыш может икать и реагировать на пищу, съеденную матерью);
- 21 неделя (ребёнок продолжает активно прибавлять в весе; развивается костный скелет; начинает функционировать головной мозг);
- 22 неделя (кожа малыша перестает быть прозрачной; на лице появляются брови, ресницы);
- 23 неделя (идет активное развитие мозга и нервной системы);
- 24 неделя (у плода полностью сформированы глаза);
- 25 неделя (в кишечнике начинается образование мекония; у будущей матери появляются выделения из сосков – молозиво);
- 26 неделя (легкие малыша активно готовятся к самостоятельному дыханию после рождения; активность ребенка становится еще более заметной);
- 27 неделя (малыш начинает открывать глаза, которые способны различать интенсивность освещения; усиливается выработка гормонов);
- 28 неделя (на теле женщины могут появится растяжки из-за роста живота и растяжения кожи);
- 29 неделя (ребёнок продолжает набирать вес);
- 30 неделя (малыш активно реагирует на звуки из вне);
- 31 неделя (из-за набора массы, малыш уже н может двигаться так же активно, как раньше; на этом этапе рекомендуется увеличить потребление белка, витаминов, нутриентов);
- 32 неделя (ребёнок занимает положение, в котором останется до самых родов; выполняется третье узи-исследование для анализа кровотока между плацентой и пуповиной);
- 33 неделя (ритм жизни ребёнка подстраивается под ритм матери);
- 34 неделя (легкие малыша полностью сформированы);
- 35 неделя (смазка, покрывающая ребенка, становится более густой; продолжается набор жировой массы);
- 36 неделя (продолжается развитие иммунной и нервной систем; будущая мать может замечать тренировочные схватки);
- 37 неделя (развитие ребенка полностью завершено, но еще не готов к рождению; идет активная выработка окситоцина и других биологически активных веществ);
- 38-40 недели (голову малыша опускается в малый таз; приближается дата родов).
Для того чтобы минимизировать риски для здоровья матери и ребенка важно придерживаться полноценного рациона питания, соблюдать рекомендации лечащего врача.
Беременность на ранних сроках

Именно на ранних сроках беременности (до 12 недель) происходит самое большое количество выкидышей. В этот период требуется особенно тщательно следить за состоянием своего здоровья. Немаловажное значение играет правильное и сбалансированное питание беременной женщины. Для правильного развития плода необходимо обеспечить организм питательными веществами, витамина и микроэлементами.
На пятой-шестой недели беременности у эмбриона начинает биться сердце. Активно формируются будущие органы малыша: печень, почки и др. В этот период требуется на регулярной основе употреблять достаточное количество фолиевой кислоты, которая участвует в образовании, так называемой, нервной трубки. При ее неправильном развитии у плода могут диагностироваться тяжелые патологии, которые нередко приводят к прерыванию беременности.
С наступление девятой недели внутриутробного развития, малыш уже завершил первую стадию формирования. Его мозг покрыт костной тканью черепа. Он активно растет и развивается.
Первый триместр оканчивается на 13 неделе беременности. Если будущая мать продолжает работать, она должна делать короткие перерывы для отдыха. Уже сейчас можно налаживать эмоциональную связь с будущим малышом: гладить живот, разговаривать с еще не родившимся ребенком.
Триместры беременности
Время, в течение которого женщина вынашивает ребенка, условно принято делить на три временных отрезка – триместры беременности, каждый из которых сопровождается функциональными изменениями как у матери, так и у ребенка.
Первый триместр длится с момента зачатия до 13 недели. Второй – с 14 по 27 недели. третий – с 28 недели и до самих родов.
Первый триместр беременности
Самый важный период для развития будущего малыша. В первое время после наступления беременности женщина может не замечать изменений в своем состоянии. Но некоторые представительницы слабого пола уже с третьей неделе могут ощутить на себе первые проявления токсикоза и чувствовать недомогание. Оно может проявляться в виде головокружения, тошноты, сонливости, слабости. Самая распространенная причина появления токсикоза – нехватка витаминов и минералов. Врачи настоятельно рекомендует в первом триместре придерживаться полноценного рациона, употреблять в пищу продукту, обогащенные кальцием, витаминами группы В, цинком и калием.
Важно в этот период следовать ряду рекомендаций:
- соблюдать режим сна;
- оказаться от употребления алкогольных напитков и сигарет;
- стараться избегать мест большого скопления людей, чтобы избежать заражениями инфекционными заболеваниями;
- минимизировать физические нагрузки (заменит их ходьбой, плаванием);
- одеваться в удобную одежду, не сковывающую движения.
В первый триместр развития организм матери и плод нуждаются в достаточном количестве витаминов и минералов, сред которых:
- Фолиевая кислота. Участвует в формировании нервной и кровеносной систем. Нехватка витамина может стать причиной выкидыша, развитию тяжелых пороков у ребенка. Рекомендуемая суточная доза – 400 мг.
- Йод. Важен для нормальной работы щитовидной железы. Влияет на развитие интеллекта малыша. Нехватка йода приводит к аномальному развитию опорно-двигательного аппарата. содержится в рыбе и морепродуктах.
- Витамины группы В. Способствуют усвоению фолиевой кислоты. Необходимы для полноценного развития плода. Витамин В6 помогает женщине ослабить проявление токсикоза на ранних сроках.
- Цинк. Принимает участие в дифференцировании клеток. Дети, не получавшие достаточного количество цинка, рождаются с недостаточной массой тела и различными пороками.
- Кальций. Важен для нормального обмена веществ. Способствует укреплению костной ткани.
- Витамин А. Позволяет полноценно развиваться органам зрения и скелета ребенка. Рекомендуемая суточная доза – 3333 МЕ.
- Лютеин. В период беременности у женщины может ухудшаться зрение. Это связано с сужением сосудов сетчатки в процессе вынашивания плода. Лютеин позволяет избежать негативных последствий, а также положительно скажется на развитии мозга малыша.
- Рутин. Способствует укреплению капиллярных стенок и сосудов, блокирует развитие застойных процессов в венах. Суточная доза составляет 30 мг.
Немаловажную роль в первом триместре играет организация правильного питания. Следуя, ниже описанным советам можно сформировать оптимальный рацион:
- снизить потребление жирной и тяжелой пищи, включить в меню яйца, бобы, тофу и другие продукты, обогащенные белком;
- употреблять достаточное количество растительной клетчатки, содержащейся во фруктах, овощах, хлебе, отрубях, чтобы избежать запоров, которые часто наблюдаются у женщин на ранних сроках беременности;
- не переедать, пить свежевыжатые соки, снизить употребление кофеина и сладких газированных напитков.
Соблюдая все эти рекомендации, будущая мать не только заложит фундамент для развития будущего ребенка, но и сможет облегчить характерные симптомы токсикоза.
Второй триместр беременности
Когда самый опасный период беременности – первый триместр, завершен, начинается следующий этап развития малыша в утробе матери. Временной промежуток с 14 по 27 недели – считается самым безопасным. Угроза выкидыша – минимальна. Женщина, у которой беременность протекает без патологий, может не боятся преждевременных родов.
На данном этапе продолжается активное развитие жизненно-важных систем органов ребенка. Клетки его нервной системы достигли того уровня зрелости, что малыш может воспринимать информацию, поступающую из окружающего мира. Он уже способен распознавать звуки, реагировать на пищу, съеденную его матерью. Система кроветворения производит белые и красные клетки, начинается работа кишечного тракта и почек. Кислород, который так необходим растущему организму, ребёнок все еще продолжает получать с помощью плаценты.
Фигура будущей матери приобретает новые очертания: живот при беременности выдается вперед, меняется походка из-за смещения центра тяжести тела. Количество крови в организме увеличивается на 40% процентов, что позволит в процессе будущих родов компенсировать потерю этой важной составляющей организма. Также увеличивается нагрузка на все системы органов женщины. Токсикоз отступает, исчезает утренняя тошнота, улучшается самочувствие. Несмотря на это, себя могут проявить геморрой и запоры.
В этот период устанавливается психологическая связь между матерью и ее малышом. Во втором триместре ребёнок активно двигается в утробе и стремительно прибавляет в весе. Его потребность в витаминах и питательных веществах увеличивается на 30 % процентов по сравнению с первыми неделями беременности.
Третий триместр беременности
Активно растущий малыш в третьем триместре беременности переходит на заключительный этап своего внутриутробного развития, что не может не отражаться на самочувствии его мамы. Давление на ее мочевой пузырь и легкие возрастает, что провоцирует частое мочеиспускание и проблемы с дыханием. С увеличение массы ребенка возрастает давление на поясницу, что становится причиной резких болей в этой области.
К моменту родов малыш уже способен видеть, различать интенсивность освещения, у него активно развиваются рефлексы, продолжается выработка собственных гормонов.
Третий триместр связан с определенными рисками. Именно в этом период могут начаться преждевременные роды. Но современная медицина владеет методиками выхаживание детей, которые появились на свет раньше положенного срока. Если беременность не сопровождается осложнениями, последние месяцы не доставят будущей маме значительных неудобств.
Боли при беременности
Болевые ощущения, возникающие в процессе вынашивание ребенка, делятся на две группы: акушерские и не акушерские. К первой относят спазмы, наблюдаемые при внематочной беременности, отслойке плаценты и угрозе выкидыша. Ко второй, которые связана с нарушением работы органов пищеварения, растяжением связок, удерживающих матку, обострением аппендицита и пр.
Нередко будущие мамы страдают от изжоги и болей в брюшной полости. Во время беременности перистальтика кишечника снижается из-за чего пища движется по нему в замедленном темпе. Увеличивающая в размерах матки только усугубляет положение будущей матери. Еще один неприятный симптом – затрудненная дефекация. Эту проблемы возможно устранить, если внести в рацион продукты, богатые клетчаткой.
В редких случаях у беременных фиксируется воспаление аппендицита, панкреатит, непроходимость кишечника.
Самым распространенным явлением признаны боли в области поясницы. Нагрузка на позвоночник увеличивается, а мышцы брюшной полости ослабляются и растягиваются. Характерные спазмы могут появиться уже на пятом месяце беременности. Боли могут усиливаться при физических нагрузках, длительного нахождения в одном положении. Если болевому синдрому сопутствуют повышенная температура тела, отечность, высокое артериальное давление – следует незамедлительно обратиться за медицинской помощью. Все этим симптомы характерны для заболеваний органов мочевыводящей системы, которые требуют лечения в условиях стационара.
Также в процессе беременности могут фиксироваться боли в области груди. Благодаря действию гормонов грудные железы начинают активно увеличиваться, менять свою структуру, что сопровождается дискомфортом. Симптомы не требуют лечения. Главное – подобрать правильное нижнее белье, которое не будет сдавливать грудь.
Опасения могут вызывать, так называемые, тренировочные схватки, которые могут быть довольно болезненными. Бояться их не стоит – таким образом организм готовится к будущим родам. Обращаться за помощью к врачам стоит только в том случае, если они не прекращаются в течение продолжительного времени, негативно сказываются на самочувствии.
Беременность и роды

Роды представляют собой процесс изгнания плода из полости матки женщины. При нормальной беременности это происходит только после того, как ребёнок закончил свое внутриутробное развитие.
Физиологические роды подразумевают рождение малыша через родовые пути. Если требуется проведение кесарева сечения или использование специализированного инструментария, например, щипцов, то в этом случае роды считаются оперативными.
Как правило, своевременное родоразрешение происходит в промежутке между 38 и 42 неделями беременности. Сколько беременность будет длиться – определяется индивидуальными особенностями организма. Средний вес новорожденного при этом составляет около 3,5 кг, а рост – 50-55 см. Если роды начинаются на сроке в 28-36 недель – они называются преждевременными, более 42 недель – запоздалыми.
Средняя длительность нормальных родов составляет порядка 7-13 часов (если женщина рожает в первый раз) и 5-10 часов при последующих беременностях. Патологией в медицине считаются стремительные (около 3 часов) и затяжные роды (более 12).
Характерные особенности нормального родоразрешения через естественные пути:
- беременность одним ребёнком;
- положение плода, когда голова опущена вниз;
- соразмерность окружности головки ребёнка с размерами таза роженицы;
- доношенная беременность;
- излияние жидкости, в которой находился ребёнок при раскрытии шейки матки в 6-8 см при активной фазе родов;
- отсутствие повреждения родовых путей, хирургических манипуляций;
- нормальная продолжительность родов;
- незначительная кровопотеря (200-400 мл);
- выставленный бал по шкале Апгар не ниже 7.
Процесс рождения ребенка делится на три этапа: первый (раскрытие шейки); второй (изгнание плода) и третий (послеродовый).
Первый этап (раскрытие шейки матки)
Начинается с первыми схватками и завершается полным раскрытием шейки. Из всех трех этапов он самый продолжительный. Если женщина рожает в первый раз, о может длиться на протяжении 7-10 часов. У повторно рожающих – 5-7 часов. Первый этап делится на три фазы. Первая называется латентной. Она начинается с ритмичных и регулярных схваток, частота которых составляет – 1-2 в 10 минут. Завершается латентная фаза сглаживанием шейки, которая при этом укорачивается. Маточный зев раскрывается, в среднем, на 4 см.
На протяжение этого этапа схватки еще не столь болезненные, что не требует введения обезболивающих препаратор. Медикаментозные способы снижения болевой чувствительности требуются женщинам, у которых беременность протекала с осложнениями. Спазмолитические препараты позволяют расслабить мышечную мускулатуру, что будет способствовать дальнейшему раскрытию зева.
Второй этап (активная фаза)
Как только раскрытие достигло 4 см начинается активная фаза первого этапа родов. Она сопровождается активной родовой деятельностью. Маточный зев раскрывается до 8 см. Длится фаза, в среднем, 4 часа. Частота схваток устанавливается на уровне 3-5 в течение 10 минут. Спазмы становятся более ощутимыми и болезненными. Чаще всего, боль локализуется в нижней части брюшины.
Чтобы увеличить сократительную способность матки, врачи рекомендуют женщинам находится в активном движении. На данном этапе ожидают самостоятельный разрыв околоплодной пузыря и излития вод. В норме количество жидкости не превышает 250 г. Она должна быть прозрачного цвета. Отклонением считаются воды зеленоватого оттенка, что может указывать на наличие внутриутробной инфекции.
С раскрытием зева продолжается продвижение головки ребенка по родовым путям. По завершению активной фазы наблюдается полное раскрытие шейки матки.
Третий этап (фаза замедления)
Ее начало характеризуется раскрытием шейки до 8 см и завершается ее полным раскрытием. На данном этапе может появиться ощущение, что интенсивность родовой деятельности снизилась. Но такое явление наблюдается не у каждой роженицы и является индивидуальной особенностью организма.
В течение третье этапа за роженицей и плодом осуществляется постоянное наблюдение. Врачи следят за интенсивностью схваток, самочувствием роженицы (пульсом, дыханием и другими показателями). В фазе замедления отслеживается сердцебиение ребенка. В процессе родов важно наблюдать за продвижение головки плода по родовым путям, для этого применяют технику пальпирования влагалища, которое позволяет еще и определить степень раскрытия шейки матки.
Изгнание плода
Изгнание плода начинается, как только шейка достигнет полного раскрытия. Этап завершается рождением малыша. В процессе потуг следят за состоянием мочевого пузыря и наполненностью прямой кишки, которые могут препятствовать скорейшему родоразрешению. Чтобы этого не допустить, роженица должна мочиться каждые 2-3 часа. Если самостоятельное мочеиспускание невозможно – в уретру женщины помещают специальный катетер для отведения жидкости. Немаловажную роль играет своевременное опорожнение кишечника. Для этого женщине ставят очищающую клизму.
В процессе изгнания плода врачи часто прибегают к манипуляции, предусматривающей рассечение промежности. Процедура выполняется с целью облегчения прохождения головки плода через влагалище. Рассечение снижает риск проявления несостоятельности мышц тазового дна, предотвращает опущение стенок влагалища. Достаточно 10 потуг, чтобы ребёнок смог появиться на свет. Продолжительность потужного периода редко превышает 60 минут.
Положение роженицы во время родов
Особое внимание врачи уделяют положению, которое женщина занимает в родах. В акушерской практике самой распространенной позой является поза на спине. Это удобно для оценки течения родовой деятельности, но не облегчает состояние женщины во время схваток. По этой причине в первом периоде рекомендуется находится в вертикальном положении. Необходимо как можно больше ходить, чтобы ускорить опущение головки плода в области таза. Многие роженицы предпочитают занимать позу – лежа на боку. При таком состояние интенсивность схваток не снижается, а базальный тонус матки сохраняется на прежнем уровне. Многочисленные исследования подтверждают, что, находясь на боку, у роженицы улучшается кровоснабжение межу маткой и плацентой.
Во время родов женщине запрещается что-либо есть. Пищевой рефлекс в этот период у женщины подавлен. Может возникнуть необходимость хирургического вмешательства и введения анестезии. Наркоз может создавать опасность аспирации содержимого, находящегося в желудке и может стать причиной нарушения дыхательной деятельность во время операции.
В Европейских странах широкое распространение получила методика вертикальных родов. Приверженцы способа убеждены, что в таком положении промежность легче растягивается, а второй период родов становится заметно короче. Минусом такой методики является то, что наблюдать за течение родовой деятельности становится гораздо сложнее.
Послеродовый период
Заключительный этап родов завершается появлением ребенка на свет и отделением плаценты от стенок матки, так как свою основную функцию она уже выполнила, и организм в ней больше не нуждается. Для рождения последа достаточно нескольких потуг. С целью профилактики кровотечений, роженице внутривенно вводятся препараты, которые способствуют активному сокращению матки.
Новорожденный в первые минуты жизни требует не меньшего внимания, чем его мать. Врачами-неонатологами проводится комплекс диагностических мероприятий. Их цель выявить у ребенка возможные родовые травмы, оценить общее состояние его здоровья.
Нормальное протекание послеродового периода характеризуется кровопотерей в размере не превышающим 0.5% массы тела роженицы. Кровопотеря в количестве 250-3000 мл считается физиологической нормой и не оказывает негативного влияния на организм женщины.
После того, как изгнание плода завершено, матка находится в состояние активного сокращения. При это ее кровеносные сосуды сдавливаются, а кровотечение заканчивается. Пуповина новорожденного перерезается, как только прекращается ее пульсация. Таким образом прерывается его связь с матерью, он начинает самостоятельно дышать и теперь он будет получать питательные вещества с молоком матери.
С каждым родившимся ребенком проводят скрининговую оценку на наличие непереносимости белка (фенилкотонурию), кистозный фиброз, гипотиреоидизм. Полученные сведения, а также данные о течение родов направляются врачу-гинекологу в женскую консультацию, где наблюдалась роженица. При необходимости женщина может получить консультацию у специалистов узкой направленности. Данные о здоровье малыша направляются участковому педиатру. Планировать следующую беременность после родов разрешается через 1 год.
Прерывание беременности
В современном обществе случаи, когда возникает необходимость в прерывании беременности уже не считаются редкостью. Причинами могут быть нежелание женщины иметь ребенка или медицинские показания. Процедура выполняется врачом-гинекологом, после того женщина пройдет все назначенные ей обследования (осмотр, лабораторная диагностика). Лабораторные исследования включают в себя гинекологический мазок, анализ на наличие заболеваний, передающихся половым путем и др. Специалист подтверждает факт наступившего зачатия, определяет эмбриональный срок развития плода и на основании полученной информации предлагает варианты прерывания беременности.
Если медицинские или иные показания для оперативного вмешательства не выявлены – аборт возможен, если срок не превышает 12 недель. Если показания все же имеются – не более 22 недель
Медицинский аборт, осуществляемый хирургическим путем — процедура по удалению из полости матки плодного яйца путем выскабливания внутреннего слизистого слоя детородного органа. Манипуляция выполняется под наркозом, чтобы несостоявшаяся мать не испытывала болей во время процедуры. В течение нескольких часов после аборта пациента находится в условиях стационара под наблюдением врачей. Если никаких осложнений не выявляется – женщину отпускают домой.
Медицинскими показателями к выполнению процедуры аборта считаются:
- отсутствует динамика в развитии плода;
- патологии гинекологического характера;
- рубцы на матке после оперативного вмешательства;
- раковые образования;
- аномалии развития матки, влагалища;
- самопроизвольный выкидыш.
Самый частый случай, когда женщине необходима процедура аборта- неразвивающаяся беременность. Выбор методики врачи-гинекологи определяют исходя из того, сколько недель беременности прошло с момента зачатия.
Аборт при неразвивающейся беременности
Основываясь на данных ультразвукового обследования принято выделять два вида замершей беременности: анэмбриония (отсутствие эмбриона в плодном яйце) и смерть эмбриона.
Для прерывания замершей беременности используют методику мануальной вакуум-аспирации, которая используется до 7 недели эмбрионального развития. Путем отсасывания содержимого полости матки удаляется и плодной яйцо. В других случаях прибегают к традиционному способу. Полученный биологический материал отправляется в лабораторию, где подвергается гистологическому и цитогенетическому анализу.
По прошествии двух недель выполняется контрольное ультразвуковое исследование. Его цель – убедиться в отсутствии в матке мельчайших остатков плодных оболочек.
Аборт при новообразованиях матки
Если на стенке матки формируется миома или миоматозные узлы, они становятся отечными. В первые недели беременности они могут стать причиной сильных спазмов в области живота. По мере того, как развивается миома, протекание беременности осложняется, возрастает концентрация простагландинов, снижается сократительная способность детородного органа. Все эти факторы приводят к началу дегенерации опухоли, повышенному мышечному тонусу, повышению уровня лейкоцитов, что будущем приведет к отслойке плодного яйца и самопроизвольному выкидышу.
Вакуумный аборт
Методика, используемая во врачебной практике для прерывания беременности при помощи вакуумного аспиратора, часто называют «мини-абортом». Способ считается наиболее безопасным среди альтернативных вариантов аборта, так как считается, что после подобной процедуры женский организм быстрее восстанавливается, чем после оперативного вмешательства. Для проведения вакуум-аспирации важно соблюдение условия – с момента задержки менструации должно пройти не более 20 дней.
Аборт при пузырном заносе
Пузырной занос – медицинское явление, для которого характерно аномальное развитие эмбриона. Ворсины хориона при данной патологии напоминают пузыри с жидкостью внутри. Диагностируется заболевание с помощью ультразвукового исследования, которое показывает, что структура плодного яйца не соответствует нормам.
Методика лечения в данном случае предусматривает удаление пузырного заноса из полости матки. Процедура заключается в раскрытии шейки матки, использовании вакуума для удаления заноса и применении кюретажа. Последний необходим для выскабливания патологических тканей. Полученный биологический материал направляется для гистологического исследования в лабораторию.
После процедуры женщине рекомендуется сдавать еженедельный анализ на ХГЧ для отслеживания динамика его изменения (до тех пор, пока он не достигнет 100 мМЕ/мл).
Аборт способом кюретажа
Методика характеризуется высоким риском появления различного рода осложнений после оперативного вмешательства. Выполнять аборт способом кюретажа женщине, которой делалось кесарево сечение, врачи разрешают только через 1,5 года после родов.
Технология данного способа прерывания беременности предусматривает выскабливание внутренне слизистой матки с прикрепленным к ней плодным яйцом с помощью специального медицинского инструментария – кюретажа.
Медикаментозный аборт
Медикаментозное прерывание беременности стало одной из самых популярных и безопасных альтернатив травматичному оперативному вмешательству. Прием специальных лекарственных препаратов провоцирует самопроизвольный аборт. Однако, согласно статистическим данным, у 2-5% женщин часть плодное яйцо или фрагменты его оболочек могут остаться в полости матки. В этом случае прибегают к оперативному вмешательству.
Процедура аборта, каким бы методом она не выполнялось, может привести к серьезным последствиям для здоровья:
- кровотечения;
- нарушение целостности шейки матки;
- перфорация матки;
- инфекционные заболевания;
- нарушения репродуктивной функции и др.
Искусственное прерывание беременности всегда становится причиной изменения гормонального фона женщины. Оперативное или медикаментозное вмешательство в развитие беременности часто приводит к негативным последствиям – нарушению физического и психологического здоровья. Именно поэтому, для того чтобы избежать нежелательной беременности, важно пользоваться противозачаточными средствами.
Беременность в жизни женщины это особое время, которое потребует от нее немалых физических и эмоциональных сил.


0 Комментарий